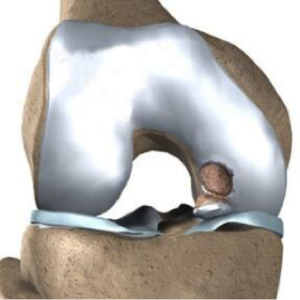
La Osteocondritis Disecante (ODC) es un proceso patológico que afecta a las articulaciones, principalmente, a la rodilla, aunque también es posible encontrar casos en tobillos, codos y otras. En la mayoría de los casos suele aparecer en el cóndilo medial del fémur.
Así pues, la Osteocondritis Disecante consiste en una delaminación del hueso subcondral y del cartílago articular correspondiente a la superficie articular. Por ello, puede aparecer una necrosis avascular del fragmento, así como la generación de un fragmento inestable intraarticular. Las características propias de esta patología generar una mayor incidencia a la hora de sufrir artrosis en estos pacientes.
A nivel histológico, se observa una hendidura entre el fragmento y el hueso trabecular circundante. El hueso subcondral presenta una fractura y el fragmento tiene características propias de necrosis, que bien se somete a una reosificación o permanece separado y finalmente se desprende completamente.
Por su parte, las lesiones estables son aquellas con el cartílago articular intacto y un huesco subcondral firme. Mientras, en lesiones inestables, con frecuencia, se produce una ruptura del cartílago suprayacente con una separación con el hueso subcondral y formación de un fragmento intraarticular.
ODC en el cartílago articular de la rodilla.
La Osteocondritis Disecante suele ser una fuente de bastante dolor y disfunción en la articulación de la rodilla, que genera inestabilidad articular. Afecta, sobre todo, a pacientes jóvenes de entre 10 y 20 años de edad, con una prevalencia de entre 15-29/100.000 habitantes en el año 2018, una cifra que seguirá elevándose según las previsiones actuales.
Actualmente, la edad media estimada a la que se diagnostica la Osteocondritis Disecante es a los 16,5 años y la incidencia es 3,3 veces mayor en varones que en mujeres. Además, esta patología suele darse en personas que practican deporte. Otro dato a tener en cuenta es que en un 15% de las personas diagnosticadas de OCD de rodilla, la afectación se produce de forma bilateral, en ambas. Asimismo, el impacto en las personas afectadas por esta patología varía significativamente, siendo la edad ósea de la persona en la aparición de los síntomas el factor pronóstico más importante de la evolución de la patología.
Clasificación
En cuanto a la clasificación de esta enfermedad, se divide en dos categorías en función de la edad de la aparición de los síntomas:
- Osteocondritis Disecante juvenil (fisis de crecimiento abierta): afecta a pacientes con inmadurez ósea y, generalmente, tiene un mejor pronóstico.
- Osteocondritis Disecante adulta (fisis de crecimiento cerrada): es típica en paciente adultos jóvenes. Normalmente, presenta un pronóstico peor que en pacientes con la fisis de crecimiento abierta.
Etiología de la Osteocondritis Disecante
Siguiendo la literatura científica actual, la etiología de esta patología se atribuye, por un lado, a factores biológicos y, por otra parte, a factores mecánicos, es decir, se trata de una entidad multifactorial.
En cuanto a los factores biológicos, destacan, fundamentalmente, el componente genético propio de cada individuo, déficits de los centros de osificación y desórdenes endocrinos. A su vez, se ha demostrado que la osteopenia favorece la alteración del metabolismo, estructura y funcionalidad del hueso subcondral, favoreciendo la aparición de OCD. Los cambios en los niveles de Hormona Del Crecimiento conducen a una osificación atípica del núcleo y una disminución de la placa de crecimiento para absorber la energía.
Un déficit de vitamina D3 también ha sido asociado como factor predisponente en generar vulnerabilidad del hueso subcondral, que puede desarrollar en una lesión de Osteocondritis Disecante.
Por su parte, los factores mecánicos incluyen alteraciones biomecánicas a nivel articular junto con lesiones asociadas a microtraumatismos y sobreuso.
Diagnóstico
A nivel de presentación clínica, se observan las siguientes formas:
– Dolor mecánico durante la práctica deportiva (es la forma más común).
– Dolor continúo con hinchazón y bloqueo articular.
– Descubrimiento casual en pacientes asintomáticos.
El dolor al cargar peso es el síntoma predominante en el 80% de los casos. Además, los pacientes también presentan hinchazón, disminución de rango de movilidad, sensación de pinzamiento o bloqueo articular en muchos casos. En pacientes que presentan un fragmento inestable o suelto intraarticular, se pueden generar inestabilidades en la articulación.
A la hora de realizar el examen físico es de gran utilidad evaluar la alineación femoro-tibial en el plano coronal, puesto que la Osteocondritis Disecante del cóndilo medial de la rodilla se asocia con un genu varo, mientras que la OCD del cóndilo lateral se asocia con un genu valgo de rodilla. Por tanto, al generar presión con el dedo en el cóndilo femoral del paciente en varios grados de flexión de rodilla se puede reproducir dolor en el paciente.
Sin embargo, los hallazgos observados en el examen físico son limitados y se pueden llevar a cabo otras pruebas, como la Prueba de Wilson. En esta el examinador flexiona inicialmente la rodilla del paciente a 90° y pasivamente se lleva a 30° de flexión mientras se realiza una rotación externa del pie. Si al hacerlo aparece dolor y después de realizar una rotación interna del pie desaparece el dolor, el test se considera positivo. Cabe destaca que este test solo detecta OCD de cóndilo medial de rodilla y su interpretación solo es válida si el test es positivo.
A la hora de confirmar el diagnóstico, las dos técnicas de elección son las siguientes:
Radiografías: en vista anteroposterior, lateral y con la rodilla flexionada a 60°. Se requiere una vista horizontal si se sospecha de una Osteocondritis Disecante de la rótula. Como hemos comentado, al ser una patología que se presenta de forma bilateral en el 15% de los casos, es conveniente realizar una radiografía de las dos extremidades inferiores.
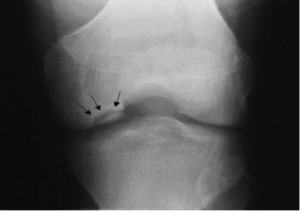 Radiografía de rodilla que muestra OCD.
Radiografía de rodilla que muestra OCD.
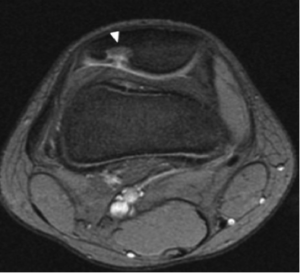
Resonancia Magnética: esta imagen es la prueba ideal a la hora de confirmar el diagnóstico tras la radiografía. Permite visualizar el fragmento, lo cual proporciona información acerca del volumen del mismo, así como de si se extiende más allá del contorno epifisario normal o si se observan fragmentos sueltos dentro de la cavidad articular, o lo que es lo mismo, determinar si la lesión es estable o no.
Resonancia magnética de articulación femoropatelar que muestra OCD.
Además, en casos dudosos, la resonancia permite diferenciar la Osteocondritis Disecante de una simple osificación irregular, puesto que en la última no se observaría ninguna muesca ni derrame intraóseo.
Tratamiento
El tratamiento de la Osteocondritis Disecante de rodilla debe basarse en la etapa de aparición de la misma. En casos de OCD en pacientes con fisis abierta, el hecho de restringir las actividades deportivas suele ser suficiente para garantizar la remisión de los síntomas.
En estos pacientes, la primera línea de tratamiento a seguir durante 3-6 meses será la del tratamiento conservador y se hace un seguimiento de la evolución a nivel radiográfico durante aproximadamente ocho meses.
La fisioterapia en estos pacientes se divide en varias fases y debe de adaptarse a cada paciente específicamente, en función de sus necesidades concretas :
- La fase inicial, tras el período de descarga, consiste en aumentar la movilidad mediante las distintas técnicas de movilidad articular tanto manual como con ejercicios, recuperar tono muscular y control neuromuscular del paciente. Además, el entrenamiento propioceptivo. Para ello, se crean ejercicios con situaciones y elementos que perturben la estabilidad de la articulación y provoquen un estimulo de estructuras articulares y que informen al sistema nervioso central con una mejor comunicación y mas ágil, provocando una mejor coordinación, fuerza y velocidad de reacción. Además, aporta una mayor eficacia a los gestos deportivos que el paciente pretenda realizar en el futuro y está muy aconsejado en esta fase.
- La fase intermedia se centra en realizar una combinación de ejercicios en cadena cinética abierta y en cadena cinética cerrada, junto con reeducación del patrón normal de marcha y reintroducir al paciente en la disciplina deportiva (en caso de practicar deporte) de forma protegida.
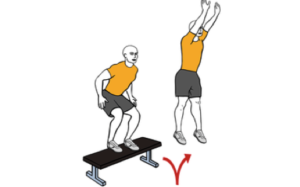
- La fase avanzada se comienza cuando la movilidad y la fuerza se han recuperado completamente y se deben añadir ejercicios de impacto moderado y ejercicios pliométricos.
Ejercicios pliométricos en fase avanzada de recuperación de rodilla.
- La fase final en deportistas se basa en el “return to play” o reincorporación a la práctica deportiva. Los ejercicios se enfocan a las acciones concretas de la disciplina deportiva en un entorno controlado.
Sin embargo, en casos donde la lesión no cicatriza, el paciente comienza a experimentar un dolor intermitente durante tiempo prolongado (alrededor de seis meses) y la lesión se acaba volviendo inestable. Es cuando se requiere una intervención quirúrgica, habitualmente mediante artroscopia.
Existe una técnica muy usada en traumatología que se lleva a cabo durante la artroscopia y que consiste en realizar una perforación trans-articular, mediante la cual se perfora el hueso subcondral generando así nuevos vasos sanguíneos que pueden penetrar en el fragmento. Generalmente, en casos donde el fragmento que queda suelto intraarticularmente, se genera inestabilidad y se fija a través de hilos bio-absorbibles.
Tras la intervención se aconseja mantener la rodilla en descarga algunas semanas y regresar a la práctica deportiva a los 3-6 meses siguiendo un plan específico de fisioterapia y readaptación deportiva.
Un seguimiento radiográfico a largo plazo tras tratamientos exitosos en Osteocondritis Disecante de fisis abierta no mostró signos de artrosis prematura. Sin embargo, en pacientes con OCD de fisis cerrada, el inicio de la artrosis ocurre 10 años antes que la media. Así pues, parece que estas lesiones en el adulto pueden llevarnos a una degeneración precoz de la articulación, por lo que deberíamos mantener unas condiciones óptimas de fuerza y movilidad para mejorar las capacidades a largo plazo.
Bibliografía
- Tetyana Gorbachova, Yulia Melenevsky, Micah Cohen & Brett Cerniglia. Osteochondral Lesions of the Knee: Differentiating the Most Common Entities at MRI. RadioGraphics (2018); 38:1478–1495.
- Mark V. Paterno, Tricia R. Prokop & Laura C. Schmitt. Physical Therapy Management of Patients with Osteochondritis Dissecans: A Comprehensive Review. Clin Sports Med 33 (2014); 353–374.
- F. Launay. Sports-related overuse injuries in children. Orthop Traumatol Surg Res (2014).
- Thomas J. Heyse, Karl F. Schuttler, Annette Schweitzer et al. Juvenile osteochondritis dissecans of the talus: predictors of conservative treatment failure. Arch Orthop Trauma Surg (2015); 135:1337–1341.
- Firas Mourad, Filippo Maselli, Alberto Patuzzo et al. CASE REPORT OSTEOCHONDRITIS DISSECANS OF THE RADIAL HEAD IN A YOUNG ATHLETE: A CASE REPORT. The International Journal of Sports Physical Therapy, Vol 13, Number 4 (2018); 726-736.
- F. Accadbleda, J. Vialb & J. Sales de Gauzya. Osteochondritis dissecans of the knee. Orthop Traumatol Surg Res (2017).
- Luca Andriolo, Dennis C. Crawford & Davide Reale. Osteochondritis Dissecans of the Knee: Etiology and Pathogenetic Mechanisms. A Systematic Review. SAGE (2018) ; 1-18.
- Justin S. Yang, Ljiljana Bogunovic & Rick W. Wright. Nonoperative Treatment of Osteochondritis Dissecans of the Knee. Clin Sports Med 33 (2014); 295–304.